I tuoi occhi

Malattie oculari
Cheratiti: cause, sintomi, trattamento, consigli utili.

Che cos’è la cheratite?
La cheratite è una malattia dell’occhio, caratterizzata
dall’infiammazione della cornea, struttura che costituisce la parte anteriore del bulbo. Le caratteristiche principali della cornea sono: la specularità, l’avascolarità, la trasparenza.
Quali cause ha?
La cheratite può essere causata da vari fattori:
- infettivi (batteri, virus, protozoi, funghi);
- agenti fisici (ad esempio i raggi ultravioletti);
- malattie sistemiche (artrite reumatoide).
Quali sono i sintomi e i segni della cheratite?
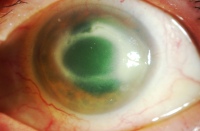
In presenza di una cheratite i sintomi più frequenti sono: dolore, occhi che lacrimano, intolleranza alla luce (fotofobia), secrezione mucosa o purulenta, riduzione del visus.
All’esame alla lampada a fessura i segni che l’oculista può riscontrare sono i seguenti: iperemia congiuntivale (occhio rosso), chemosi, gonfiore palpebrale. A livello corneale si può evidenziare la presenza di edema (eccesso di contenuto acquoso all’interno della cornea), piccole erosioni superficiali (a livello dell’epitelio), opacità disseminate all’interno della cornea (infiltrati stromali) e, a volte, torbidità dell’umore acqueo (reazione infiammatoria in camera anteriore).
Quali forme di cheratite infettiva esistono?
Le cheratiti infettive sono sicuramente quelle più comuni, vediamo di analizzarle più nel dettaglio in base all’agente eziologico che le provoca.
Cheratiti batteriche
Le infezioni batteriche corneali possono essere provocate da uno svariato numero di microrganismi Gram positivi e Gram negativi. Gli agenti maggiormente coinvolti nello sviluppo di una cheratite batterica sono lo Staphilococcus aureus e lo Pseudomonas Aeruginosa. Qualsiasi infezione corneale necessita di un pronto intervento e di una rapida diagnosi, ciò per fare in modo che i sintomi citati in precedenza non evolvano in situazioni più serie e pericolose. Si possono sviluppare infatti delle vere e proprie ulcere corneali che provocano dolore agli occhi associato, talvolta, a mal di testa. In caso di infezione con Staphilococcus aureus le ulcere di solito sono rotonde o di forma ovalare e tendono a rimanere circoscritte, con bordi ben evidenziabili, ma possono espandersi in profondità portando alla formazione di ipopion (raccolta in camera anteriore di materiale biancastro costituito da fibrina e neutrofili). L’ulcera da Pseudomonas insorge piuttosto rapidamente ed altrettanto velocemente si ingrandisce. È presente di solito edema corneale, secrezione muco-purulenta, ipopion.
In ogni caso per impostare una cura mirata ed efficace, si può ricorrere agli esami di laboratorio per identificare con precisione l’agente infettante.
Cheratiti virali
I virus maggiormente coinvolti nel determinare lo sviluppo di una cheratite sono il virus Herpes Simplex (HSV), il virus Herpes Zoster e l’Adenovirus.
Il paziente con infezione da herpes simplex presenta di solito gli occhi molto arrossati, capillari dilatati (alcuni si rivolgono all’oculista dicendo di avere sangue nell’occhio), lieve edema corneale e infiltrati subepiteliali, con formazione in seguito di una caratteristica ulcera dendritica (cheratocongiuntivite erpetica).
Simili sono le manifestazioni oculari anche in caso di infezione da parte del virus herpes zoster. Tale virus può riattivarsi dopo periodi di latenza e migrare attraverso un nervo sensoriale. In questi casi sono presenti anche sintomi a livello sistemico quali: mal di testa, malessere e febbre, seguiti a distanza di alcuni giorni da iperemia cutanea con eruzioni vescicolari lungo il decorso del nervo interessato.
Gli Adenovirus, che sono coinvolti nella maggior parte delle infezioni virali che si sviluppano a carico delle vie respiratorie (faringiti, raffreddori, tonsilliti, ecc.), possono determinare a loro volta infezioni della congiuntiva e della cornea (cheratocongiuntiviti). Il paziente che ha un’infezione da Adenovirus presenta quindi di solito i classici sintomi influenzali (febbre, raffreddore, ingrossamento dei linfonodi pre auricolari, malessere generale, vomito), ed in più i sintomi della cheratocongiuntivite virale: iperemia congiuntivale, occhio gonfio e che lacrima, infiltrati corneali sottoepiteliali, che possono localizzarsi nella parte centrale o periferica della cornea, e variare per numero e densità. Questi infiltrati sembra si formino a seguito di una reazione immunitaria nei confronti del virus, possono persistere per diverso tempo e purtroppo spesso incidono in maniera negativa sul visus del paziente.
Come possono evolvere?
Le cheratiti, se non curate, possono compromettere la trasparenza della cornea, indispensabile alla corretta visione. Possono essere complicate da perdita di tessuto, che assume la forma di un cratere (l’ulcera corneale, con rischio di perforazione); l’ulcera può evolvere in cicatrici che, se centrali, compromettono la visione. Questa condizione ha come terapia il trapianto di cornea o l’impiego di laser ad eccimeri se l’opacità è confinata nello stroma anteriore.
Quali sono le terapie?
Le terapie dipendono dalla causa che ha provocato la cheratite. In generale la terapia ha tre obiettivi principali:
- Controllo dell’infezione
- Controllo dell’infiammazione
- Favorire la crescita dell’epitelio (riepitelizzazione).
L’infezione è controllata con farmaci antibiotici, sia per via topica (colliri) che per via orale, in caso di cheratite batterica. L’uso di antinfiammatori steroidei – utilizzati per ridurre o eliminare le cicatrici –, quando improprio, può favorire la formazione di ulcere e sono assolutamente controindicati in caso di infezione provocata dal virus dell’herpes. Infatti per la cheratite virale di natura erpetica la terapia è basata sull’uso di colliri o unguenti
antivirali ad applicazione topica (nei casi più gravi si può procedere anche alla somministrazione per via orale), farmaci analgesici e antinfiammatori per ridurre il dolore, colliri a base antibiotica per ridurre il rischio di una sovrainfezione batterica. I farmaci devono essere usati solo dopo la prescrizione di un medico oculista. La riepitelizzazione avviene utilizzando dei lubrificanti, con la temporanea chiusura della palpebra e/o applicazione di lenti a contatto terapeutiche.
Da pochi anni è disponibile anche in Italia un protocollo terapeutico che prevede il trattamento della cornea con staminali. Nel caso specifico di cheratiti che hanno danneggiato la superficie oculare, sono trattabili gli effetti avversi delle cheratiti infettive da batteri, miceti, Acanthamoeba, oltre a quelle di origine autoimmune (“cheratiti
immununitarie”).
Inoltre c’è anche la possibilità di ricorrere all’impiego della membrana amniotica che può favorire il ripristino dell’integrità e della trasparenza corneale.
Infine si potrebbe anche utilizzare un collirio a base di NGF (Nerve Growth Factor) quando si è affetti da cheratite neurotrofica, sempre dietro prescrizione di un oculista.
Quali sono le persone più a rischio?
- I portatori di lenti a contatto devono prestare massima attenzione alla manutenzione delle lenti; i liquidi di conservazione delle lenti possono essere infetti e, quindi, veicolare l’infezione nell’occhio mediante la lente a contatto (in caso di cheratite o forte congiuntivite l’analisi del liquido e del recipiente delle lenti a contatto può dare al medico informazioni sull’agente infettante e, una volta esaminato, vanno eliminati lenti, liquidi e contenitori). Particolare attenzione va riservata alla cheratite da Acanthamoeba. Si tratta di un agente infettante molto resistente, un protozoo che può trovarsi nelle acque di piscine, fiumi, laghi. L’uomo è altamente resistente, ma basta una minima lesione dell’epitelio corneale per sviluppare una cheratite di questo tipo. Per questo motivo i portatori di lenti a contatto sono particolarmente a rischio, perché la lente può provocare le lesioni microscopiche; questa cheratite è caratterizzata da un forte dolore agli occhi e da un annebbiamento visivo. È estremamente pericolosa e l’infezione può interessare anche il bulbo oculare.
- Pazienti affetti da Herpes zoster, in particolare quelli che hanno lesioni sulla punta del naso, possono andare incontro ad un interessamento corneale.
- Pazienti con sindrome dell’occhio secco possono contrarre cheratiti, in quanto presentano spesso erosioni dell’epitelio (prima difesa contro le infezioni).
- Tutti coloro che guardano senza protezione Fonti di ultravioletti (lampade UVA, saldatrici ed esposizione diretta alla luce del sole) possono anche sviluppare
la cheratite attinica, caratterizzata da appannamento visivo e dolore che di solito aumenta di notte.
Quali sono le cheratiti più pericolose?
La cheratite da Acanthamoeba sopra descritta è tra le più pericolose, soprattutto se la diagnosi e la terapia specifica non fossero tempestive. Le cheratiti da funghi, molto rare, possono avere effetti devastanti e possono facilmente penetrare nella camera anteriore (che si trova dietro la superficie esterna del bulbo oculare). In questi casi gli antinfiammatori di tipo steroideo possono favorire la progressione dell’infezione.
La cheratite da Candida si sviluppa spesso in associazione con altre cheratiti o in pazienti con un sistema immunitario depresso.
Consigli utili per la prevenzione delle cheratiti
Ci sono una serie di consigli che possono essere utili per prevenire la cheratite:
- lavare correttamente le mani prima di indossare o rimuovere le lenti a contatto;
- utilizzare preferibilmente lenti a contatto giornaliere, piuttosto che le quindicinali o mensili;
- non indossare le lenti a contatto al mare, in piscina, sotto la doccia;
- non dormire con le lenti a contatto;
- indossare occhiali da sole con appositi filtri UV;
- utilizzare gli occhialini protettivi quando si fanno lampade o lettini solari;
- in presenza di herpes labiale evitare di toccare la bocca e poi gli occhi;
- in caso di occhio secco, tenere gli occhi sempre ben lubrificati in modo da ridurre il rischio di microlesioni che possano favorire infezioni.
Scheda informativa a cura dell’Agenzia internazionale per la prevenzione della cecità-IAPB Italia onlus
Leggi le condizioni generali di consultazione di questo sito
Pagina pubblicata il 12 febbraio 2008. Ultimo aggiornamento: 4 maggio 2021.
Ultima revisione scientifica: 4 Maggio 2021.

Scrivi nel Forum: un medico oculista ti risponderà gratuitamente.
