I tuoi occhi

Malattie oculari
Cataratta: sintomi, cause, intervento
Cos’è?
La cataratta è un’opacizzazione della lente naturale che si trova all’interno dei nostri occhi (cristallino), collocata tra l’iride e il corpo vitreo (sostanza gelatinosa che riempie il bulbo oculare).
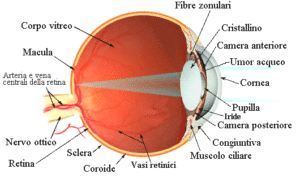
Che cause ha?
Ci sono diversi tipi di cataratta, tutti sono dovuti a modificazioni nella composizione chimica del cristallino (principalmente ossidazione delle sue proteine), che comportano una riduzione della sua trasparenza. Le cause di queste alterazioni possono essere molteplici: quella principale è l’invecchiamento, ma ci sono anche altri fattori che possono essere coinvolti nello sviluppo della cataratta:
- diabete,
- carenze nutrizionali,
- difetti ereditari o congeniti,
- radiazioni ionizzanti,
- traumi oculari.
Inoltre uno stile di vita malsano potrebbe contribuire ad accelerare l’opacizzazione del cristallino: anche se non tutti gli studi scientifici concordano su questo punto, [1], per precauzione è tuttavia consigliabile non fumare, seguire una dieta sana e praticare un’attività fisica regolare.
Quanto conta l’invecchiamento?
Il normale processo di senescenza causa l’indurimento del cristallino e la riduzione della sua trasparenza (opacizzazione): si tratta della cataratta senile, il tipo più comune.
I bambini, similmente agli adulti, possono sviluppare invece la cataratta congenita (ereditata). L’opacità del cristallino congenita può essere causata da stati infettivi o infiammatori che si verificano durante la gestazione e colpiscono il nascituro, come ad esempio la rosolia.
Nel caso l’opacità si sviluppi in maniera prematura, di solito intorno ai 40 anni di età, si potrà parlare di cataratta giovanile.
I traumi oculari possono causare la cataratta in soggetti di qualsiasi età. Traumi perforanti, ferite, calore intenso o traumi chimici possono danneggiare il cristallino e determinare l’insorgenza di una cataratta traumatica. Anche alcuni farmaci, tra cui i cortisonici, possono favorire l’opacizzazione del cristallino.

Quali sono i sintomi?
I sintomi che più comunemente vengono riferiti sono: visione offuscata (come se si vedesse attraverso un vetro smerigliato) oppure visione doppia, ipersensibilità alla luce (fotofobia) e sensazione di abbagliamento, percezione dei colori meno vivida, necessità di cambi frequenti nella prescrizione degli occhiali.
Inoltre può accadere che chi ha una presbiopia sia in grado di vedere meglio da vicino (rispetto al periodo precedente l’insorgenza della cataratta) a causa di una progressiva miopizzazione dell’occhio dovuta all’indurimento del nucleo del cristallino. La pupilla, che normalmente è nera può, alla lunga, diventare di colore giallastro o addirittura bianca.
Come si diagnostica?
Di solito la cataratta viene diagnosticata con l’ausilio di specifici strumenti. A tal fine è opportuno effettuare una visita oculistica periodica completa. L’oculista esaminerà l’occhio per determinare il tipo, le dimensioni e la sede dell’opacità del cristallino. Se l’opacità si identifica principalmente nella parte centrale del cristallino si potrà parlare di cataratta nucleare. All’esame alla lampada a fessura, effettuato dall’oculista durante la visita, il nucleo del cristallino appare opaco, più denso e compatto e assume una caratteristica colorazione giallastra. La progressione della cataratta nucleare è in genere lenta e si può sviluppare nel giro di diversi anni.
Oltre che il nucleo, il processo di opacizzazione può coinvolgere anche la zona più periferica del cristallino, dando luogo in questo caso allo sviluppo di una cataratta corticale. In un primo momento le opacità possono essere poco consistenti e non incidere molto sul visus. Quando invece con il passare del tempo tali opacità tendono progressivamente ad estendersi fino a confluire tra loro, la corticale assume un aspetto biancastro e il visus del paziente può risultare notevolmente ridotto.
Più raramente le opacità possono iniziare in prossimità della porzione centrale della capsula posteriore del cristallino, in tal caso si sviluppa una cataratta sottocapsulare(o subcapsulare) posteriore. Data la localizzazione dell’opacità in corrispondenza dell’asse ottico, in questo caso si ha una precoce riduzione del visus.
Durante la visita l’oculista oltre al cristallino, potrà esaminare anche la parte posteriore del bulbo oculare, in modo da valutare l’eventuale presenza di altre alterazioni oculari che potrebbero contribuire alla riduzione della qualità visiva.
Come si cura?
Quando la visione diventa insufficiente allo stato attuale l’unico trattamento è l’asportazione chirurgica: oggi nei Paesi avanzati si procede generalmente con la tecnica della facoemulsificazione, che consiste nella frantumazione del cristallino attraverso l’emissione di ultrasuoni; poi si procede all’aspirazione di tali frammenti. Dopodiché si impianta una piccola lente artificiale (IOL) detta anche “lentina”. L’intervento si esegue in anestesia locale o topica.
Il recupero successivo all’operazione è solitamente rapido, sia perché si effettuano delle incisioni sulla cornea molto più piccole di quanto non si facesse in precedenza (il rischio di astigmatismo post-operatorio è ridotto) sia per il ricorso a una più raffinata tecnica di facoemulsificazione (meno traumatica).
Inoltre, da alcuni anni, per eseguire l’intervento di cataratta, si può utilizzare anche il laser a femtosecondi o femtolaser. Grazie all’utilizzo di questo particolare laser è possibile praticare incisioni molto più precise sulla cornea, frammentare il cristallino in maniera meno traumatica (utilizzando in seguito meno ultrasuoni) e tagliare in maniera più accurata anche la capsula che lo contiene.

Quando si opera?
La cataratta va operata quando provoca un deficit visivo rilevante in rapporto alla esigenze del singolo (di solito da anziani) o quando il procrastinare l’intervento aumenterebbe i rischi operatori legati a una maggiore durezza del cristallino.
Ci sono poi casi in cui l’intervento di cataratta potrebbe dare luogo a complicanze, o al contrario, potrebbe portare dei vantaggi, contribuendo ad esempio a ridurre la pressione intraoculare nei glaucomatosi. Inoltre l’intervento viene generalmente sconsigliato nel caso in cui si sia affetti da una forma umida di degenerazione maculare legata all’età (AMD) ancora in rapida evoluzione (ossia che non si sia stabilizzata). Il medico oculista dovrà, quindi, decidere assieme al paziente il momento migliore per l’intervento.
Ci sono complicanze dovute all’intervento?
Sì, come in qualunque altro trattamento chirurgico. La cataratta è, comunque, l’intervento chirurgico più effettuato al mondo (se ne eseguono decine di milioni l’anno nei Paesi sviluppati, oltre mezzo milione solo in Italia). Le tecniche attuali hanno ridotto molto i rischi intraoperatori (valutati attorno allo 0,01% circa).
Le complicanze, tuttavia, possono riguardare sia l’atto operatorio che il periodo successivo; una possibile complicanza è l’ipertono anche transitorio (aumento della pressione oculare). Altri problemi possono riguardare la superficie oculare (in particolare l’occhio secco), così come il fondo oculare, ad esempio l’èdema maculare o il distacco di retina (nei soggetti predisposti), oltre a poter coinvolgere il corpo vitreo (insorgenza o aumento di miodesopsie o corpi mobili), ecc. [2]
Per quanto riguarda il momento chirurgico ci possono essere problemi a diverse strutture oculari (generalmente anteriori) che, nella maggior parte dei casi, non influenzano il risultato funzionale; tuttavia, potrebbero complicare l’intervento chirurgico stesso.
Quali sono gli accorgimenti da prendere dopo l’operazione?
Si deve evitare di sfregare l’occhio e di dormire sullo stesso lato dell’occhio operato. È importante instillare i colliri prescritti dal medico ed evitare gli sforzi fisici (come sollevare dei pesi). Si consiglia l’uso di occhiali da sole a causa dell’ipersensibilità alla luce (di solito transitoria). È bene infine nell’immediato post-operatorio, evitare ambienti polverosi, contatto accidentale con sostanze irritanti (fumo di sigaretta, sapone, shampoo, ecc.). Inoltre, è importante sottoporsi ai controlli stabiliti dall’oculista, poiché è alto il rischio d’infezione nelle due settimane successive all’intervento.
Quanto è frequente la cataratta?
Secondo l’Istat in Italia colpisce circa l’8,5% della popolazione tra i 70 e i 74 anni, il 12,4% nei cinque anni successivi e il 17,1% di chi supera gli 80 anni. Per l’OMS è la prima causa al mondo di cecità e ipovisione (anche se quasi sempre è reversibile). Secondo gli ultimi dati disponibili è responsabile del 53% dei casi di disabilità visiva [3], principalmente concentrati nei Paesi in via di sviluppo, dove in molti casi non si hanno le risorse necessarie per effettuare l’operazione di cataratta.
Cos’è una cataratta secondaria?
È un’opacizzazione della capsula posteriore del cristallino, ossia dell’involucro che si trova dietro la “lentina” (quella artificiale). Le cause non sono ancora del tutto note (però si manifesta a causa di aggregati proteici a livello della suddetta capsula): si presenta nel 25-30% dei casi a due anni dall’intervento. I sintomi della cataratta secondaria sono grosso modo gli stessi che il paziente ha riscontrato nel momento in cui è iniziato il processo di opacizzazione del cristallino, ossia: diminuzione dell’acuità visiva, offuscamento visivo, abbagliamento, visione dei colori meno nitida, visione sdoppiata.
Si può curare la cataratta secondaria?
Sì. Il trattamento viene eseguito a livello ambulatoriale con un breve intervento laser (capsulotomia) che rimuove l’opacizzazione [4]. Per prima cosa si procede all’instillazione di alcune gocce di anestetico, poi si provvede all’applicazione di una lente sull’occhio, utile per focalizzare il raggio laser.
Dopo l’intervento è possibile un certo grado di irritazione o d’infiammazione oculare, la percezione di mosche volanti e una sensibilità aumentata alla luce.

Lo sviluppo della cataratta è prevenibile?
Secondo gli studi condotti soprattutto negli ultimi anni si può ritenere che la cataratta sia, almeno in parte, prevenibile. Si può cercare di agire sui fattori di rischio per tardarne l’insorgenza, tra cui s’ipotizza ci siano il fumo, l’inattività fisica, una cattiva alimentazione e l’esposizione al sole forte senza valide protezioni (occhiali scuri con filtri a norma di legge) [5]. Parecchi studi osservativi dimostrano, inoltre, l’effetto benefico di una dieta sana nella prevenzione della cataratta.
Ricercatori canadesi e americani scrivono sulla rivista Ophthalmology che “la presenza di diabete mellito, ipertensione, obesità e sindrome metabolica […] si è visto, in diversi studi osservativi, che aumenta il rischio di cataratta. La prevenzione e il trattamento di queste condizioni possono ridurlo”. [6]
Gli stessi esperti [7] concludono che “è controverso il ruolo dei complementi alimentari multivitaminici e minerali nella riduzione della cataratta correlata all’età (ARC)”. Infatti sembrerebbe che “alti dosaggi delle vitamine C ed E lo aumentino”, mentre invece “un trial randomizzato dell’assunzione di multivitaminici/minerali con 9 anni di follow-up ha evidenziato un numero inferiore di cataratte nucleari (una riduzione del 34%)” [8].
I fattori genetici giocano un ruolo importante e, comunque, durante la terza età si verificano processi d’invecchiamento che coinvolgono tutto l’organismo, cristallino compreso.
[1] anche perché estremamente difficile da dimostrare. Sul fronte degli studi che evidenziano l’esistenza di un nesso tra l’esercizio fisico intenso e la riduzione della probabilità di essere colpiti da cataratta citiamo, tuttavia, Williams PT, “Prospective Epidemiological Cohort Study of Reduced Risk for Incident Cataract with Vigorous Physical Activity and Cardiorespiratory Fitness during a 7-Year Follow-up”, Invest. Ophthalmol. Vis. Sci. 2009 50: 95-100. Invece in uno studio più recente, anche se effettuato su un numero molto inferiore di persone, si sostiene che il nesso è stato evidenziato solo con la retinopatia diabetica (Wang YX, Wei WB, Xu L, Jonas JB, “Physical activity and eye diseases. The Beijing Eye Study”, Acta Ophthalmol. 2018 Oct 18. doi: 10.1111/aos.13962, Epub ahead of print)
[2] Per un elenco esaustivo delle possibili complicanze si consulti il consenso informato della SOI (Società Oftalmologica Italiana).
[3] spesso è però operabile, per cui è da considerarsi potenzialmente transitoria, ndr
[4] che si è creata dietro la lente artificiale
[5] Ophthalmology (2015), Invest. Ophthalmol. Vis. Sci. (2014), IOVS (2012), Berkely Lab (2009)
[6] Olson RJ, Braga-Mele R, Chen SH, Miller KM, Pineda R 2nd, Tweeten JP, Musch DC., “Cataract in the Adult Eye Preferred Practice Pattern®”, Ophthalmology
[7] ivi, p.17
[8] ibidem
Scheda informativa a cura dell’Agenzia internazionale per la prevenzione della cecità-IAPB Italia onlus
Leggi le condizioni generali di consultazione di questo sito.
Aggiornamento scientifico: 30 marzo 2021

Scrivi nel Forum: un medico oculista ti risponderà gratuitamente.
